Diverticulose en diverticulitis: Zijn divertikels van de darm gevaarlijk?
dossier
Wat zijn divertikels?
Divertikels zijn kleine blaasvormige uitstulpingen van het slijmvlies doorheen de spierlaag aan de buitenkant van de darmwand. Ze ontstaan waarschijnlijk op zwakke plekken in de darmwand die onder verhoogde druk uitstulpen. Ze kunnen worden vergeleken met de binnenband van een fiets die op een zwakke plek in de buitenband kan uitpuilen.
Divertikels ontstaan meestal in de dikke darm, vooral in het laatste S-vormige deel van de dikke darm, het deel van de dikke darm vlak vóór de endeldarm (het sigmoïd).
Soms komen ze ook voor in de slokdarm (bv. Zenker divertikel) of de dunne darm (bv. een aangeboren Meckel divertikel).
In dit dossier bespreken we alleen de divertikels in de dikke darm.
Divertikels zijn niet hetzelfde als darmpoliepen. Poliepen zijn kleine uitstulpingen of aanwassen van de darmwand aan de binnenkant van de darm. Divertikels daarentegen zijn uitstulpingen aan de buitenkant van de darmwand. Poliepen zijn de voorlopers van darmkanker: hoe groter de poliep, hoe meer kans dat zich kwaadaardige cellen ontwikkelen. Divertikels daarentegen kunnen nooit uitgroeien tot een kwaadaardig gezwel. Wie last heeft van divertikels of diverticulitis, loopt dus geen verhoogd risico op darmkanker.
Het aantal mensen met divertikels is de laatste jaren sterk toegenomen. De meeste mensen weten niet dat ze divertikels hebben omdat ze meestal geen klachten veroorzaken.
- Divertikels ontstaan meestal vanaf de leeftijd van ongeveer 40 jaar en nemen toe met de leeftijd. Naar schatting zou ongeveer 30 à 40 % van de 60-jarigen divertikels hebben. Boven de leeftijd van 80 jaar zou 60 à 70 % divertikels hebben.
- Divertikels kunnen ook op jongere leeftijd ontstaan, zelfs bij 20-jarigen. Geschat wordt dat 5 à 10 % van de mensen jonger dan 40 jaar divertikels hebben.
Hoe ontstaan divertikels ?
Hoe divertikels precies ontstaan is nog niet helemaal duidelijk. Waarschijnlijk ontstaan ze op zwakke plekken in de darmwand die onder verhoogde druk uitstulpen. Ze komen vooral voor op die plekken in de darmwand waarlangs de bloedvaten de darmwand bereiken (de zogenaamde taeniae).
Vermoedelijk speelt onze westerse voeding, die relatief weinig vezels en veel eiwitten en vetten bevat, daarbij een belangrijke rol.
• Bij te weinig vezels in de voeding kan de ontlasting harder worden. Harde ontlasting blijft daardoor langer in de darm en de stoelgang gaat moeizamer, waardoor een verhoogde druk in de darm ontstaat omdat de spierlagen van de darmwand krachtiger samentrekken om de stoelgang door de darm te persen. Na verloop van tijd kunnen daardoor zwakke plekken in de darmwand ontstaan. Omgekeerd zou een vezelrijk dieet, en dan vooral veel groenten en fruit, eerder dan veel graanproducten, beschermen tegen diverticulose.
• Een dieet met veel rood vlees zou mogelijk de kans op diverticulose verhogen.
• Mogelijk speelt ook overgewicht (BMI>25) een rol.
• Ook te weinig lichaamsbeweging kan leiden tot een harde ontlasting en verstopping.
• De leeftijd speelt eveneens een rol. Door het normale verouderingsproces wordt de darmwand slapper en ontstaan zwakke plekken in de spierwand rond de darmen.
• Mogelijk spelen ook genetische factoren, die leiden tot een verdikking van de darmwand, een rol. Maar daarover is nog weinig bekend.
Meestal geven divertikels geen klachten. Maar bij sommige mensen veroorzaken ze wel periodiek klachten, zoals:
- vage buikpijn die vermindert na een windje of ontlasting
- opstoten van buikkrampen
- periodes van verstopping en/of diarree
- bloed in de ontlasting
Diverticulose en diverticulitis
- De aanwezigheid van divertikels in de dikke darm die geen klachten geven, wordt diverticulose genoemd.
- Soms kunnen de divertikels ontsteken: dat heet dan diverticulitis.
- Wanneer divertikels klachten geven door een ontsteking of een bloeding... spreekt men over een gecompliceerde diverticulose.
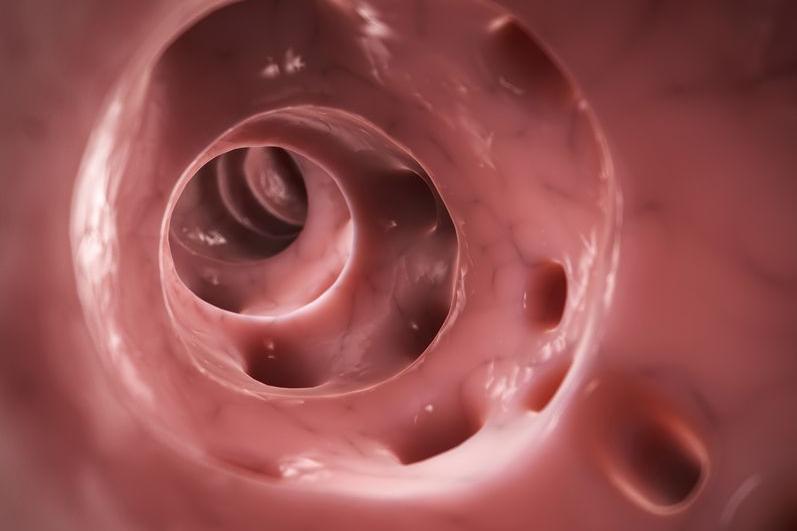
diverticulose van de darm
Ongeveer 20 à 25 % van de mensen met divertikels krijgt vroeg of laat diverticulitis. Divertikels kunnen ontsteken wanneer er onverteerde voedselrestjes en kleine brokjes ontlasting achterblijven in de uitstulping. Daardoor vermindert de bloedvoorziening van de darmwand en kunnen bacteriën zich snel vermenigvuldigen, waardoor een ontsteking ontstaat. Mogelijk verandert door de divertikels ook de darmflora, waardoor gemakkelijker ontstekingen zouden kunnen ontstaan. Een vezelrijk dieet met weinig rood vlees vermindert waarschijnlijk de kans op diverticulitis.
De mogelijke risicofactoren voor diverticulitis zijn dezelfde als voor het ontstaan van divertikels:
- De kans dat ontlasting blijft hangen in divertikels is groter als de ontlasting hard en droog is. Bij een soepele, zachte ontlasting blijft vrijwel nooit ontlasting achter in de uitstulpingen.
- Bij oudere mensen bestaat er een grotere kans op een ontsteking omdat de dikke darm bij het ouder worden versmalt waardoor de ingedikte ontlasting moeilijker door de darm kan passeren.
- Roken verhoogt waarschijnlijk de kans dat een divertikel ontstoken raakt.
- Overmatig alcoholgebruik (meer dan 30 g per dag of ongeveer 3 standaardglazen).
- Overgewicht (BMI = 25), een te hoge middelomtrek (boven 88 cm voor vrouwen en 102 cm voor mannen) en hoge middel-heupverhouding.
- Gebrek aan beweging.
- Ontstekingsremmers (zoals aspirine en niet-steroïdale ontstekingsremmers, NAISD's) die de darmwand kunnen irriteren, verhogen mogelijk de kans op een ontsteking.
- Bij mensen met een verminderde immuniteit (bv. na een transplantatie, door een chronische ziekte, bepaalde geneesmiddelen, nierfalen...) verhoogt de kans op diverticulitis.
Klachten en symptomen bij diverticulitis
Klachten treden vooral op als de divertikels ontstoken zijn.
- Een scherpe, stekende buikpijn en buikkrampen. De pijn kan direct hevig zijn of eerst wat zeurend en na een paar dagen hevig. De pijn lijkt op die van een ontsteking van de blinde darm (appendicitis), maar bij een diverticulitis zit de pijn meestal links in de onderbuik
- Koorts
- Een opgezette buik
- Een veranderd ontlastingspatroon: hevige diarree of ernstige verstopping
- Misselijkheid, zelden braken
- Soms bloed en/of slijm in de ontlasting
Mogelijke complicaties
Een divertikelontsteking kan soms leiden tot ernstige complicaties. De kans op complicaties is groter bij mensen met een verminderde immuniteit, bijvoorbeeld door geneesmiddelengebruik (zoals corticosteroïden), bij een verminderde immuniteit (bv. na een transplantatie), bij niersufficiëntie.
- Divertikelbloeding
Een divertikelbloeding ontstaat wanneer een klein bloedvaatje in het divertikel scheurt. Meestal gebeurt dit bij een ontstoken divertikel (diverticultis), maar ook een niet-ontstoken divertikel kan beginnen bloeden.
Geschat wordt dat ongeveer 10 à 15 % van de mensen met divertikels een divertikelbloeding krijgen.
Meestal zijn die bloedingen beperkt en stoppen ze vanzelf. Maar soms gaat het om een ernstige bloeding die niet vanzelf stopt. Dan is een (dringende) behandeling nodig. - Een abces
De ontsteking kan uitbreiden tot het omringende weefsel, waardoor een abces, een met pus of etter gevulde holte, ontstaat. - Darmperforatie
Bij een darmperforatie barst een ontstoken divertikel of abces open en ontstaat er een gaatje in de darm. Dit kan erg gevaarlijk zijn omdat er ontlasting in de buikholte terecht kan komen. Hierdoor kan een buikvliesontsteking (peritonitis) ontstaan.
Een darmperforatie en/of buikvliesontsteking geeft acute, hevige pijnklachten, meestal in combinatie met hoge koorts.
Dit is een ernstige, zelfs levensbedreigende situatie die zo snel mogelijk moet behandeld worden. - Fistelvorming
Soms breidt de ontsteking zich uit naar omringende organen of structuren, zoals de blaas, baarmoeder, vagina, buikwand... Hierbij kan een ontstekingsgang (een fistel) ontstaan tussen de darm en dat orgaan. Hierdoor kan de darminhoud ineens via bijvoorbeeld de blaas of de vagina naar buiten komen en kunnen daar ook ontstekingen ontstaan. Uiteraard moet je dan dringend een arts raadplegen. - Darmafsluiting (ileus)
Herhaalde divertikelontstekingen kunnen leiden tot een vernauwing en uiteindelijk zelfs een afsluiting van de darm (obstructieve ileus). Daardoor kan voedsel het lichaam niet meer als ontlasting verlaten. Dit is een ernstige complicatie die hevige klachten geeft en die zo snel mogelijk moet behandeld worden.
Raadpleeg zeker een dokter:
|
Lees ook: Buikvliesontsteking of peritonitis
Hoe wordt de diagnose gesteld?
Divertikels worden vaak per toeval ontdekt, bijvoorbeeld bij een radiografie van de onderbuik om andere redenen.
Bij een ontstoken divertikel kan de (huis)arts meestal op basis van de klachten (zoals stekende pijn links onderaan in de buik) en een lichamelijk onderzoek de diagnose stellen.
Maar vaak zijn bijkomende onderzoeken nodig om de ernst van de ontsteking en eventuele complicaties na te gaan, en/of om na te kijken of het niet om een andere aandoening gaat (bv. een appendicitis, prikkelbare darmsyndroom, een maag-darmontsteking, een goed- of kwaadaardig gezwel...). Indien nodig zal de huisarts je daarvoor dringend doorverwijzen naar het ziekenhuis.
- Lichamelijk onderzoek
Daarbij wordt onder meer de buik onderzocht (drukpijn, samentrekking van de spieren van de buikwand, verminderde darmbeweging, voelbare zwellingen...).
Ook worden de temperatuur en de bloeddruk gemeten en wordt de anus onderzocht (o.m. of er rectaal bloedverlies is). - Bloedonderzoek
Een bloedonderzoek kan plaatsvinden om te kijken of er tekenen van een ontsteking zijn (zoals de CRP-waarde). - Echografie van de onderbuik
Dit is een beeldvormend onderzoek waarbij gebruik gemaakt wordt van geluidsgolven. Met dit onderzoek kan de arts de wand van de dikke darm bekijken en de ernst van de ontsteking beoordelen. - CT-scan
Een CT-scan (Computertomografie) is een onderzoek met röntgenstralen. Via een ader in de arm spuit de arts contrastvloeistof in. Organen zijn dan duidelijk zichtbaar op de röntgenafbeeldingen.
Een CT-scan wordt meestal alleen uitgevoerd wanneer men complicaties (zoals een abces, darmperforatie...) vermoedt, wanneer de echografie onvoldoende duidelijkheid geeft en bij ernstig zieke patiënten. - Coloscopie
Dit onderzoek wordt alleen uitgevoerd als er aanhoudende klachten zijn en om andere darmaandoeningen uit te sluiten. Bovendien moet de acute diverticulitis genezen zijn voor men een coloscopie uitvoert.
Tijdens dit onderzoek bekijkt de arts de binnenkant van je dikke darm met de endoscoop. Dit is een dunne, flexibele slang die via de anus in de darm geschoven wordt.
Behandeling van divertikels en diverticulitis
Meestal is het niet nodig om divertikels of een gewone diverticulitis zonder complicaties te behandelen. Een diverticulitis geneest in de meeste gevallen vanzelf na enkele weken.
Omwille van de (kleine) kans op complicaties bij een divertikelontsteking, zal de huisarts je bij een gewone diverticulitis in de eerste dagen goed opvolgen, tot de klachten verminderen of verdwenen zijn.
1. Voeding
- Bij de meeste mensen met een gewone diverticulitis wordt een normale gezonde voeding aangeraden.
- Vaak wordt een vezelrijk dieet aangeraden, maar er is geen bewijs dat de divertikelontsteking hierdoor sneller geneest.
- Bij ernstig ontstoken divertikels of bij mensen die moeite hebben om te eten, zal soms gedurende enkele dagen een vloeibaar dieet worden aangeraden. Hierdoor kan de darm tot rust komen en kunnen de ontstekingen beter genezen. Meestal kan na enkele dagen overgestapt worden naar gewone voeding.
- Mogelijk hebben probiotica (lactobacillen en bifidobacteriën) een gunstig effect bij diverticulitis, maar de bewijzen hiervoor zijn zeer beperkt.
- Veel drinken: minstens 1,5 à 2 l per dag.
2. Geneesmiddelen
- Pijnstillers
Tegen de buikpijn kan je paracetamol gebruiken.
Gebruik liever geen aspirine of NSAID's zoals ibuprofen, naproxen of diclofenac, die de darmwand kunnen irriteren. - Bij verstopping kan je een laxeermiddel nemen, zoals psylliumzaad, lactulol, lactulose of macrogol. Drink hierbij voldoende. Maar ook hier is geen bewijs dat laxeermiddelen de genezing van diverticulitis versnelt of bevordert.
Neem geen laxeermiddelen zonder dat je arts er van op de hoogte is: ze kunnen de klachten verergeren. - Antibiotica: Bij een gewone diverticulitis zonder complicaties zijn antibiotica zelden of nooit nodig.
Antibiotica kunnen soms wel voorgeschreven worden bij ernstige ontstekingsverschijnselen met hoge koorts of (dreigende) complicaties (een abces, darmperforatie, buikvliesontsteking...), bij mensen met een verminderde afweer, bij mensen die langdurig niet-steroïdale ontstekingsremmers nemen (bijvoorbeeld bij reumatoïde artritis).
3. Punctie van een abces
Grotere abcessen worden meestal gedraineerd. De arts brengt dan onder plaatselijke verdoving via een naald een slangetje door de buikwand tot in het abces, waardoor dit schoongespoeld kan worden.
4. Laparoscopische buikspoeling
Bij een ernstige diverticulitis met complicaties (gebarsten abces, darmperforatie...) kan een buikspoeling (laparoscopische peritoneale lavage) uitgevoerd worden (in combinatie met intraveneuse toediening van antibiotica). Daarbij wordt de buikholte grondig gespoeld met een fysiologische zoutoplossing en wordt de pus uit de buikholte verwijderd.
Dit gebeurt via een kijkoperatie met een laparoscoop.
5. Operatie
Bij ernstige complicaties zoals een (dreigende) perforatie, een buikvliesontsteking of een fistel kan een (spoed)operatie nodig zijn.
Daarbij wordt een stukje van de darm (meestal het S-vormige laatste deel van de dikke darm) verwijderd en worden de resterende darmdelen aan elkaar gehecht (resectie met primaire anastomisering).
Soms moet een (meestal tijdelijk) stoma aangelegd worden, en is later een tweede operatie nodig om de gezonde stukken dikke darm weer aan elkaar te hechten (de zogenaamde Hartmann procedure).
De ingreep kan meestal via een kijkoperatie (laparoscopie) worden uitgevoerd, maar soms is een open buikoperatie (laparotomie) nodig. Beide ingrepen zijn niet zonder risico met een vrij grote kans op overlijden (10-20 %).
6. Divertikelbloeding
Bij een divertikelbloeding die niet spontaan stopt of bij een ernstige bloeding, moet de bloeding zo snel mogelijk gestopt worden.
- De arts kan tijdens een coloscopie de bloeding proberen te stelpen. Vaak is dat lastig omdat het zicht door de ontlasting vermengd met bloed ernstig beperkt wordt.
Daarvoor bestaan verschillende technieken, zoals het aanbrengen van een of meerdere metalen pluggen (hemoclips) rond de bloedende divertikel. Of sclerotherapie waarbij een irriterende vloeistof in de bloedende vaten wordt gespoten. Ook coagulatie is een optie, waarbij de bloeding wordt dichtgeschroeid met een elektrische stroom of een laser. - Als de bloeding niet stopt kan de radioloog door middel van een bloedvatfoto van de bloedvaten naar de dikke darm (angiografie) onderzoeken of het bloedend vat kan worden opgespoord en selectief dichtgemaakt.
- Als dit niet lukt dan moet soms toch een heelkundige ingreep gebeuren, waarbij het bloedende darmdeel wordt verwijderd.
Divertikels verdwijnen nooit
Eens je divertikels hebt, zullen deze niet meer verdwijnen, tenzij een deel van de dikke darm verwijderd wordt.
Bij zowat 1 op 4 patiënten ontstaat ook opnieuw diverticulitis, meestal binnen het jaar.
Soms wordt dan toch een operatie aangeraden, waarbij een deel van de darm wordt verwijderd. Maar het is niet aangetoond dat de problemen hiermee definitief opgelost zijn.
Wat kan je zelf doen?
Goede leefgewoonten verminderen de kans op verstopping en daardoor ook op ontstoken divertikels.
Voor een persoonlijk (voedings)advies kan je terecht bij je arts of een diëtist.
1. Vezelrijke voeding
Voedingsvezels zijn onmisbaar voor een gezonde spijsvertering en een goede ontlasting. Ze zorgen ervoor dat de ontlasting zacht en soepel blijft en ze stimuleren de darmbeweging.
Bij divertikels zouden vooral groenten, peulvruchten (bonen,..) en fruit belangrijk zijn; granen zouden minder effect hebben.
Er bestaat echter weinig of geen onderzoek dat effectief aantoont dat een vezelrijke voeding een (herhaling van) diverticulitis zou kunnen voorkomen.
2. Voldoende drinken
Voldoende drinken is bij een vezelrijke voeding van groot belang.
Wees echter matig met suikerhoudende dranken, koffie en alcohol.
3. Beweeg regelmatigDoor regelmatig te bewegen (minstens 30 minuten per dag) wordt de darmbeweging gestimuleerd en kan je verstopping vermijden.
4. Gewichtsverlies
Indien je overgewicht hebt (BMI >25) moet je proberen om gewicht te verliezen.
5. Stoppen met roken
6. Stoelganggewoonten
- Neem de tijd om naar het toilet te gaan.
- Wanneer je aandrang voelt, moet je zo snel mogelijk gaan. Uitstel veroorzaakt een verhardende ontlasting.
- Bij een zachte ontlasting die zonder inspanning passeert is een dagelijkse stoelgang niet echt noodzakelijk. Om de twee à drie dagen is voor sommigen goed, voor anderen twee- of driemaal daags.
- De natuurlijke darmfunctie wordt in gevaar gebracht door het gebruik van sterke laxeermiddelen en regelmatige toepassing van darmspoelingen (klysma's).
Bronnen:
https://www.mlds.nl
http://www.darmgezondheid.nl
https://www.thuisarts.nl
https://www.nhg.org
http://www.mdl.nl
http://www.chirurgenoperatie.nl
http://www.gastrojournal.org
http://www.gastro.org













