PCOS: Een belangrijke oorzaak van verminderde vruchtbaarheid
dossier
Lees ook: UZ Brussel opent PCOS-kliniek
|
"Bij cyclusgerelateerde gezondheidsproblemen, zoals pijnlijke of hevige menstruaties, wordt vaak eerst hormonale anticonceptie voorgeschreven," zegt onze expert Paula Kragten (oprichter van online menstruatiemagazine Period! en auteur van het boek Mooi Rood is Niet Lelijk). "Als je de pil slikt, heb je geen natuurlijke menstruatiecyclus meer. Een veelvoorkomende hormoonafwijking als PCOS openbaart zich daardoor pas als je stopt met de pil, omdat er sprake is van een kinderwens. Voor zwangerschap is allereerst een gezonde menstruatiecyclus nodig. Gelukkig kun je zelf best veel doen om je cyclusgezondheid te bevorderen." Lees ook: Dysmenorroe (menstruatiepijn): wat doen bij pijnlijke maandstonden? |
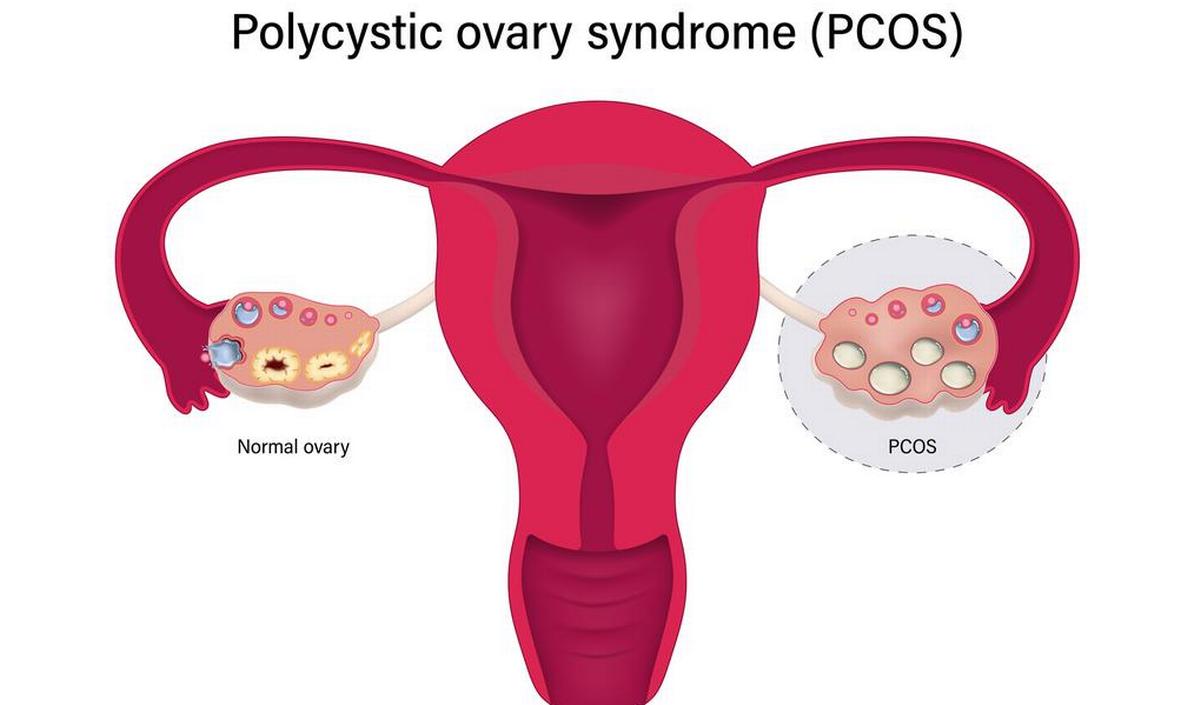
Wat is PCOS?
© Getty Images
Lees ook: Endometriose: 'Menstruatiepijn bij jonge meisjes is niet normaal.'
Wat zijn de symptomen van PCOS?
- De menstruatie komt niet op gang of is onregelmatig, met heftige bloedingen. Soms kan de menstruatie maanden wegblijven.
- De eisprong (ovulatie) is onregelmatig of blijft uit. Daardoor is het niet duidelijk of en wanneer je vruchtbaar bent.
- Je kunt veel puistjes krijgen (acne), ook na de puberteit.
- Overmatige haargroei (hirsutisme) is een symptoom van PCOS: een mannelijk beharingspatroon met haren op de kin, bovenlip, de borsten en/of de onderbuik. De normale lichaamsbeharing wordt ook stugger en donkerder. Op latere leeftijd kan ook haaruitval (op de kruin en bij de inhammen van het voorhoofd, zoals bij mannen) ontstaan.
- PCOS kan overgewicht veroorzaken, maar vrouwen met overgewicht kunnen ook PCOS krijgen.
- Donkerbruine verkleuring van de huid aan de achterzijde van de nek of onder de oksels (acanthosis nigricans) is ook een symptoom.
Niet alle vrouwen met PCOS hebben al deze verschijnselen.
Lees ook: Baarmoederfibromen: waarom een juiste diagnose zo belangrijk is
Gezondheidsrisico's bij PCOS
- Verminderde gevoeligheid voor insuline (insulineresistentie) en verhoogde aanmaak van insuline (hyperinsulinemie). Om glucose (suiker) uit onze voeding te kunnen opnemen en omzetten in bruikbare energie, hebben onze lichaamscellen insuline nodig. Insuline is een lichaamseigen stof die in de pancreas of alvleesklier wordt aangemaakt. Bij PCOS-patiënten zijn de lichaamscellen minder gevoelig voor insuline (insulineresistentie). Insulineresistentie wordt vaak veroorzaakt door een ongezonde leefstijl (overgewicht), maar genetische factoren spelen ook een rol. Bij insulineresistentie hebben de lichaamscellen hebben meer insuline nodig om glucose te kunnen opnemen. De pancreas gaat daardoor meer insuline produceren waardoor er meer van in het bloed aanwezig is. In dat geval spreken we van hyperinsulinemie.
- Een verhoogde kans op suikerziekte (diabetes type 2). Bij insulineresistentie moet de pancreas immers dubbel zo hard werken. De pancreascellen laten het daardoor sneller afweten en zijn dan niet meer in staat om voldoende insuline te produceren. De glucose in het bloed wordt onvoldoende opgenomen door de lichaamscellen waardoor een teveel aan glucose in het bloed (hyperglycemie) ontstaat. Vooral vrouwen bij wie de suikerstofwisseling al op jonge leeftijd niet goed gaat, hebben verhoogde kans om op latere leeftijd suikerziekte te krijgen.
- Verhoogde kans op overgewicht. Naar schatting kampt bijna de helft van de PCOS-patiënten met overgewicht, vaak vanaf jonge leeftijd.
- Mogelijk verhoogde kans op hart- en vaatziekten. PCOS-patiënten worden vaker blootgesteld aan risicofactoren voor hart- en vaatziekten, zoals obesitas en diabetes.
- Verhoogde kans op baarmoederslijmvlieskanker door een disbalans in de hormonen (te veel oestrogeen in verhouding tot progesteron).
- Verminderde vruchtbaarheid. Doordat PCOS-patiënten niet elke maand een eisprong hebben, is bij hen de kans op vruchtbaarheidsproblemen (subfertiliteit) verhoogd. PCOS wordt zelfs beschouwd als de belangrijkste oorzaak van onvruchtbaarheid door ovulatieproblemen (anovulatoire onvruchtbaarheid).
- Complicaties bij zwangerschap en bevalling. PCOS-patiënten die een ivf-behandeling ondergaan, hebben meer kans op het ontwikkelen van het ovarieel hyperstimulatiesyndroom (OHSS) dan vrouwen zonder PCOS. Dit is te wijten aan het feit dat er bij PCOS-patiënten meer follikels groeien onder invloed van de medicatie. OHSS wordt onder meer gekenmerkt door een opgezette buik, misselijkheid en braken en kortademigheid. Hoewel de meeste zwangerschappen bij PCOS-patiënten zonder complicaties verlopen, hebben deze patiënten wel een verhoogd risico op een hoge bloeddruk tijdens de zwangerschap, zwangerschapsvergiftiging, zwangerschapsdiabetes, vroeggeboorte en perinatale sterfte. Ook het risico op een miskraam is naar alle waarschijnlijkheid verhoogd.
- Verminderde kwaliteit van leven. De psychologische impact van PCOS is groot. Uit verschillende studies blijkt dat PCOS-patiënten vaker dan gemiddeld kampen met depressie, angst en een verminderde levenskwaliteit. Daarbij blijken vooral obesitas en overmatige lichaamsbeharing het zelfbeeld van PCOS-patiënten negatief te beïnvloeden. Ook de verminderde vruchtbaarheid kan emotioneel en relationeel zeer belastend zijn.
Lees ook: Menstruele of hormonale migraine: wat kan je eraan doen?
Hoe ontstaat PCOS?
- Waarschijnlijk is er sprake van een erfelijke aanleg. In sommige families komt PCOS vaker voor. Maar of het syndroom zich bij de aanwezigheid van genetische factoren ontwikkelt, is afhankelijk van externe factoren. Vrouwen met deze erfelijke aanleg kunnen PCOS krijgen als ze aankomen in gewicht. Gebleken is dat een gering gewichtsverlies (circa 10%) bij vrouwen met overgewicht soms al kan leiden tot herstel van de eisprong.
- Veel vrouwen met PCOS hebben een verstoorde suikerstofwisseling door de verminderde gevoeligheid voor insuline en de verhoogde insulineproductie. Mogelijk is ook dit een oorzaak van PCOS.
- In ieder geval is er sprake van een verstoring in de hormoonbalans.
De waarde van het LH (luteïniserend hormoon: het hormoon dat de eisprong opwekt) is te hoog: hierdoor treedt de eisprong te snel op.
De waarde van het FSH (follikel stimulerend hormoon: het hormoon dat de rijping van de eiblaasjes stimuleert en zorgt voor de aanmaak van oestrogeen in de eierstokken) is te laag: hierdoor kunnen de follikels of eiblaasjes niet rijpen en ontstaan cysten.
De hoeveelheid mannelijk hormoon (testosteron) is vaak te hoog: dit kan overbeharing en acne veroorzaken.
Lees ook: Overmatige haargroei: aanpak van hypertrichose en hirsutisme
Diagnose PCOS
- Klachten: menstruatiestoornissen (minder dan 8 menstruaties per jaar of helemaal geen menstruaties), overmatige beharing, acne, overgewicht.
- Een echografie van de eierstokken om deze op cysten te controleren. Meer dan 10-12 cysten kunnen duiden op PCOS. Bij meisjes zijn deze kenmerkende afwijkingen tijdens een echografie nog niet altijd te herkennen.
- Een bloedonderzoek om het testosterongehalte en de verhouding tussen de concentraties FSH en LH in het bloed te meten.
Lees ook: Hypothyreoïdie of een te traag werkende schildklier: symptomen
Hoe wordt PCOS behandeld?
- Afvallen: In geval van overgewicht is het eerste advies vaak om af te vallen. Door 5 tot 10% af te vallen lijkt het gehalte van veel hormonen in het bloed, zoals insuline en testosteron, te verlagen. Hierdoor worden veel vrouwen met PCOS regelmatiger ongesteld en krijgen zij ook een regelmatigere eisprong. Dit verhoogt de zwangerschapskans. Gewichtsverlies helpt ook tegen andere PCOS-klachten, zoals puistjes of overbeharing, en het verlaagt de kans op andere gezondheidsproblemen, zoals diabetes, hart- en vaatziekten en hoge bloeddruk.
- Stoppen met roken: Vrouwen met PCOS hebben mogelijk een verhoogde kans om op latere leeftijd last te krijgen van onder meer diabetes (suikerziekte), hart- en vaatziekten en hoge bloeddruk. Roken is een risicofactor. Bij PCOS is stoppen met roken daarom belangrijk.
- Menstruatiecyclus: Karakteristiek voor PCOS is een verstoorde menstruatiecyclus. De menstruatie kan onregelmatig worden of helemaal uitblijven. Ook hebben sommige vrouwen met PCOS hevig menstrueel bloedverlies. Om de menstruatie te reguleren, wordt vaak de anticonceptiepil voorgeschreven. Ook als de menstruatie uitblijft. Door een stopweek in te lassen, wordt een onttrekkingsbloeding opgewekt die minder heftig is dan een normale menstruatie. Een regelmatige bloeding (minstens twee tot vier keer per jaar) is belangrijk, omdat dit de kans op baarmoederslijmvlieskanker vermindert. De pil helpt vaak ook tegen overmatige beharing en acne.
- Haar- en huidproblemen: Overmatige beharing of juist haaruitval en puistjes (acne) zijn veelvoorkomende symptomen van PCOS die worden veroorzaakt door hoge androgeenwaarden. Een teveel aan mannelijke hormonen kan worden verminderd door het slikken van de hormonale anticonceptie of door het gebruik antiandrogenen, zoals cyproteronacetaat, spironolacton en isotretinoine. Antiandrogenen worden vanwege de vele bijwerkingen alleen voorgeschreven bij ernstige gevallen van overbeharing en acne. Een milde vorm van haaruitval kan ook behandeld worden met minoxidil. Omdat hoge insulinewaarden in het bloed de productie van androgenen, zoals testosteron, in de eierstokken verhogen, kunnen ook insuline sensibiliserende medicijnen (zoals metformine) worden ingezet. Het effect van metformine op de vermindering van de haargroei is vergelijkbaar met het effect van de anticonceptiepil.
Overmatige beharing kan ook worden verminderd door cosmetische behandelingen, zoals waxen, elektrische epilatie of laserbehandeling. Acne kan ook lokaal worden behandeld met crèmes of gels die het verstopt raken van poriën, vetproductie door de huid en/of ontstekingen tegengaan.
- Tabletten met clomifeencitraat (Clomid) zijn het meest gebruikte middel voor het opwekken van een eisprong voor een natuurlijke manier bevruchting. Clomifeencitraat geeft een grotere kans op meerlingen, omdat er vaak meerdere eicellen tegelijk rijpen. Ook is er een iets verhoogde kans op eierstokkanker bij langdurig gebruik. Daarom wordt dit middel niet langer dan 6 tot 9 maanden voorgeschreven. Niet alle vrouwen met PCOS reageren op clomifeencitraat en sommigen hebben combinaties van clomifeencitraat met andere medicatie nodig, zoals metformine.
- Als een hormoonbehandeling met tabletten niet werkt, wordt meestal overgegaan tot onderhuidse injecties met gonadotrofine. Gonadotrofinen zijn hormonen die de eierstokken aanzetten tot het rijpen van eicellen. Vrouwen die gonadotrofine gebruiken, hebben een grotere kans op meerlingen omdat meerdere eicellen tegelijk rijpen. Tijdens de behandeling worden de eierstokken nauwkeurig in de gaten gehouden om het ovariële hyperstimulatiesyndroom (OHSS) te voorkomen.
- Helpt een hormoonbehandeling met tabletten of injecties niet, dan is een chirurgische ingreep aan de eierstokken (laparoscopisch elektrocoagulatie van de ovaria) mogelijk. Tijdens deze behandeling -ook wel ‘ovarian drilling’ genoemd - worden in de eierstokken een aantal oppervlakkige kleine gaatjes gebrand. Hierbij wordt weefsel verwijderd dat grote hoeveelheden androgenen produceert. Na deze ingreep vinden er gedurende zes tot twaalf maanden weer eisprongen plaats. Aan een operatie zijn altijd risico’s verbonden. Bij ‘ovarian drilling’ zijn dat bijvoorbeeld een klein risico op littekenvorming (verklevingen) rond de eierstokken en beschadiging van de blaas, darmen of bloedvaten.
Lees ook: Getuigenis: Zwanger worden met PCOS